ЭКО. Искусственное оплодотворение
ЭКО, Экстракорпоральное оплодотворение (от лат. extra — сверх, вне и лат. corpus — тело, то есть оплодотворение вне тела, сокр. ЭКО́) — вспомогательная репродуктивная технология, чаще всего используемая в случае бесплодия. Синонимы: «оплодотворение в пробирке», «зачатие в пробирке», «оплодотворение in vitro», «искусственное оплодотворение», в английском языке обозначается аббревиатурой IVF (in vitro fertilisation).
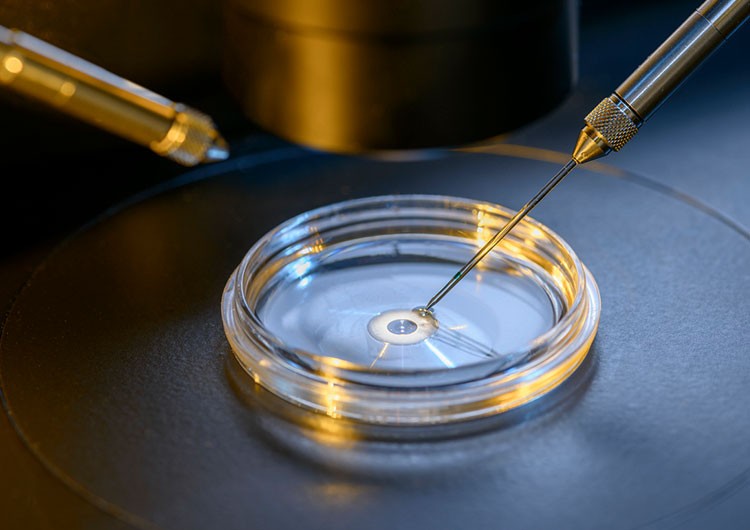
Во время проведения ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях «in vitro» («в пробирке»), полученный эмбрион содержат в условиях инкубатора, где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
Статистические данные Всемирной организации здравоохранения показывают, что с проблемой бесплодия сталкиваются всё больше и больше как женщин, так и мужчин, и около 8% супружеских пар. Причиной бесплодных браков мужчины и женщины становятся практически наравне. Поэтому, чтобы повысить шансы на зачатие ребёнка, очень важно одновременное обследование обоих. Комплексное обследование супругов даёт полную картину их здоровья, помогая врачам как можно раньше принять правильное решение. Экстракорпоральное оплодотворение может осуществить мечту огромного количество отчаявшихся пар, которые ещё пару десятков лет назад были обречены на бесплодный брак.
*По закону РФ возраст, при котором женщина может делать ЭКО, не ограничен и начинается с 18 лет. С возрастными парами вопрос беременности обсуждается индивидуально. Кто-то и в 50 лет может родить здорового малыша, а кто-то в 35 испытывает сложности.
Для проведения ЭКО в рамках программы обязательного медицинского страхования нужно обратиться к своему врачу в женской консультации, чтобы получить квоту по результатам анализов и показаний. Этим занимаются врачи именно по месту жительства. В частных клиниках репродуктологи делают ЭКО на основании готовых направлений. Для одиноких женщин, желающих зачать ребёнка, используется донорская сперма из банка доноров, которая проходит тщательное обследование и максимально фертильна.
Сегодня процедура ЭКО больше не является фантастической технологией будущего, теперь это реальность – распространённая и более чем обыденная процедура. Хотя до сих пор эта процедура считается неоднозначной, исследуются её возможное негативное влияние на организм и возможные последствия для матери и ребёнка. А также до сегодняшнего дня данная процедура осуждается церковью, так как считается вмешательством в «планы Бога». На этот счёт каждый человек формирует собственное мнение, здесь же мы расскажем о самом процессе проведения ЭКО, о возможных последствиях и преимуществах.
Несмотря на то, что вспомогательные репродуктивные технологии сегодня позволяют стать счастливыми родителями людям старше 40 лет, важно помнить, что возраст является одним из основных факторов, снижающих эффективность лечения бесплодия методом ЭКО, возраст повышает возможные негативные последствия. Своевременный визит к врачу – важное условие не только здоровья вашего будущего ребёнка, но и для вашего здоровья.
Впервые успешно эта медицинская технология была применена в Великобритании в 1977 году, в результате чего в 1978 году родилась Луиза Браун (англ. Louise Brown) первый человек, «зачатый в пробирке». Первый ребёнок (девочка), зачатый с помощью ЭКО в Советском Союзе, был рождён в феврале 1986 года. Процедура была выполнена в Москве, в Центре охраны здоровья матери и ребёнка, называемом в наши дни Научный центр акушерства, гинекологии и перинатологии (НЦ АГиП).
Данным событиям предшествовали серьёзные исследования, которые целенаправленно проводились в Советском Союзе с 1965 года.
Показания к проведению ЭКО
Воспользоваться экстракорпоральным оплодотворением можно при наличии следующих патологий:
- Эндометриоз
- Нарушение гормональной системы
- Нарушения со стороны фаллопиевых труб
- Приобретённые и врождённые патологии половой системы
- Бесплодие партнёра
- Отсутствие овуляции
Как происходит процедура искусственного оплодотворения?
Технологию ЭКО осуществляют только в специализированных медицинских учреждениях в условиях амбулаторного лечения.
Для проведения процедуры экстракорпорального оплодотворения необходимо получить яйцеклетки, получить сперматозоиды, провести оплодотворение in vitro, вырастить эмбрион, ввести эмбрион в полость матки женщины, и уже там он должен успешно прижиться.
При невозможности вынашивания плода (особенно при неоднократной процедуре), пациентка может прибегнуть к помощи суррогатной матери, также всегда остаётся вариант усыновления ребёнка, тем самым вы можете дать одинокому малышу второй шанс на счастливую и любимую семью.
Помимо ЭКО, популярна также искусственная инсеминация, считающаяся более простой в проведении: осеменение происходит с помощью переноса спермы в матку. Разница — в механизме зачатия: при ЭКО оплодотворение наступает в пробирке, и лишь затем эмбрион отправляется в женский организм. При этом ЭКО сложнее, поэтому «подводных камней» здесь больше. Пункция яичников может закончится повреждением, ранением, инфицированием или небольшим кровотечением. *При некачественно проведённой подсадке (переносе) оплодотворённых яйцеклеток можно спровоцировать воспаление в матке.
У некоторых женщин менопауза или изменения в яичниках, которые снижают фолликулярный резерв, происходят рано. Менструация ещё есть, но клеток уже нет, или они некачественные. В этом случае проводится программа ЭКО для получения здорового эмбриона и переноса его в полость матки.
Начальными фазами искусственного оплодотворения является обязательное обследование супругов, проводимое за несколько месяцев до запланированного начала процесса, и активизация деятельности яичников с целью получения не одной созревающей яйцеклетки, а нескольких, что заметно повышает успешность операции по искусственному оплодотворению.
Для успешного проведения искусственного оплодотворения женщине в течение первой недели после начала менструального цикла назначаются инъекции специальных препаратов, введение которых проходит по строгому расписанию, которое нельзя нарушать. Со второй недели начинается постоянный контроль над развитием яйцеклеток, в котором применяются различные методы, включая ультразвуковые и гормональные. В завершении второй недели проводится инъекция хорионического гонадотропина, вызывающего полное созревание яйцеклеток. Через 34-36 часов после этого производят пункцию яичников, с помощью специальной иглы, контролируя весь процесс ультразвуковым сканированием.
Пункция яичников происходит при кратковременном обезболивании. Процесс получения семенной жидкости у мужа проходит после удачного извлечения яйцеклетки.
Яйцеклетки оплодотворяются спермой. Эмбрионы помещают в инкубатор, где они либо замирают, либо продолжают активно делиться. На пятый день один или несколько эмбрионов (несколько подсаживают на всякий случай, для подстраховки, вдруг какой-то не приживется) переносят в полость матки. Лишние эмбрионы замораживают и отправляют на хранение в криобанк.
Криоконсервация — глубокое замораживание клеток и тканей при температуре –196 ∞C. Репродуктологи консервируют сперму, яйцеклетки и эмбрионы. Исторически криоконсервация спермы применяется в онкологии для сохранения фертильности пациентов, проходящих химио- и радиотерапию.
Для неактивных, малоподвижных сперматозоидов также разработаны специальные способы оплодотворения: ИКСИ, ПИКСИ или ИМСИ.
Сперму обрабатывают специальным составом, позволяющим выявить наиболее жизнеспособные и подвижные сперматозоиды. Отобранные таким образом сперматозоиды смешивают с яйцеклетками в специальном питательном растворе и помещают в условия, которые полностью напоминают условия при естественном зачатии: определённая температура, влажность и другие факторы.
В течение суток происходит искусственное оплодотворение, после чего от 2 до 5 дней специалисты наблюдают за оплодотворёнными клетками, а чаще всего оплодотворяются не все помещённые в питательный раствор. В этот период специалисты-эмбриологи наблюдают за появившимися эмбрионами с целью отобрать из них развивающиеся наиболее стабильно.
Полученный эмбрион помещают обратно в матку женщины, причём процесс этот не требует уже особых условий, пластиковым катетером без возможности травмирования, и женщина при этом не нуждается в обезболивании.
Процесс имплантации после переноса эмбриона в матку пока самый малоизученный, потому что медицина пока не располагает возможностями проследить за тем, что происходит в первые часы и дни нахождения эмбриона в матке.
В течение нескольких дней после проведённой операции женщина под пристальным наблюдением специалиста должна принимать соответствующие препараты. Появление хорионического гонадотропина в крови через пару недель приёма препаратов, свидетельствует об удачном завершении процесса искусственного оплодотворения и начале беременности.
.jpg)
Большое преимущество подсадки эмбрионов в том, что во время предимплантационной генетической диагностики можно выявить различные генетические заболевания эмбриона, такие как синдром Дауна, эпилепсия, глухота и другие аномалии, ещё до его переноса в матку. В результате, после такой диагностики женщине подсаживают только здоровые эмбрионы.
Через примерно месяц после этого женщина должна пройти УЗИ, которое покажет окончательные результаты. Последующее течение беременности происходит так же, как и при естественном оплодотворении и требует такого же к нему подхода и обязательного мониторинга. После наступления беременности мониторингу уделяется максимум внимания, нарушения в развитии стараются не допускать или корректировать.
.jpg)
Противопоказания к процедуре ЭКО
Противопоказаниями для проведения ЭКО являются состояния женщины, при которых беременность и роды угрожают здоровью матери или ребёнка, а именно:
- соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов: такое лечение — большая нагрузка в эмоциональном плане, не каждый человек сможет с ней справиться;
- врождённые пороки развития или приобретённые деформации полости матки, при которых невозможна имплантация и закрепление эмбрионов или вынашивание беременности;
- опухоли яичников;
- доброкачественные опухоли матки, требующие оперативного лечения;
- острые воспалительные заболевания любой локализации;
- злокачественные новообразования любой локализации, в том числе в анамнезе.
Противопоказания для проведения ЭКО со стороны мужчины отсутствуют. Но существует вероятность тяжёлого мужского фактора, когда либо со стороны мужчины наблюдается хромосомное нарушение (и, как следствие, нарушение сперматогенеза), либо это поздний возраст, когда стимуляция сперматогенеза ни к чему не приведёт.
Возможный вред искусственного оплодотворения
Важно понимать, что во время данной процедуры могут возникать непредвиденные осложнения.
Искусственное оплодотворение — процедура, которая даётся организму непросто. Осложнения при проведении ЭКО не всегда проявляются сразу. Некоторые из них заметны или возникают во время наступившей беременности.
Возможные риски ЭКО — многочисленны, и о них всегда стоит помнить:
- синдром гиперстимуляции яичников;
- в результате гормональной терапии могут появляться кисты;
- внематочная или многоплодная беременность;
- отклонения в развитии ребёнка;
- осложнения после хирургических вмешательств, например, ранение мочевого пузыря;
- риски маточно-плодовой инфекции;
- может потребоваться кесарево сечение;
- растёт опасность преждевременных родов, дети могут родиться недоношенными;
- также есть риск, что приживутся несколько эмбрионов и они будут развиваться неравномерно, или будут поглощены более сильным эмбрионом;
- могут возникать проблемы с щитовидной железой и резкие гормональные сбои, проблемы с сосудами и другие.
Из неподтверждённых данных (до сих пор ведутся дискуссии и проводятся исследования данной области):
- Существуют риски того, что родившиеся с помощью данного метода, гораздо чаще страдают раком, в том числе существует риск развития рака у матери;
- Риск развития кардиомиопатии, так как из-за большого поступления в организм женщины гормона эстрогена, повышается проницаемость кровеносных сосудов, сердечная мышца ослабляется;
- Высок риск, что дети, зачатые с помощью ЭКО, в будущем не смогут сами стать родителями.
Большая часть проблем и рисков связана с применением гормонов и сильным снижением иммунитета матери. Например, гормональная терапия несомненно усугубит уже имеющееся патологическое состояние в виде молниеносного роста новообразования, которое будет диагностировано уже после проведения протокола экстракорпорального оплодотворения. Гормональные препараты, конечно, могут спровоцировать набор веса, однако при здоровом образе жизни, правильном питании, набор будет минимальным.
Качественная и своевременная диагностика до процедуры и во время процедуры поможет снизить возможные риски.
Согласно статистической информации возникновения таких осложнений беременности, как угроза прерывания беременности, самопроизвольный аборт, замершая беременность, угроза преждевременных родов наблюдается в 3 раза чаще, чем при самопроизвольно наступившей беременности.
Стимуляция яичников
При стимуляции растут фолликулы, а затем в них появляются готовые яйцеклетки. Для данного процесса нужны сильные препараты. Большинство из них могут привести к следующим последствиям:
- увеличению молочных желез;
- тромбоэмболии — закупорке сосуда сгустком, принесенным кровью из другого места;
- болям в области живота;
- патологическому скоплению жидкости в грудной клетке или брюшной полости: гидротораксу, асциту;
- расстройствам пищеварения, например, вздутию или диарее; синдрому гиперстимуляции яичников (СГЯ).
Последний возникает, если воздействие на орган при ЭКО оказывается чересчур сильным. Без стимуляции яичников лечение невозможно, СГЯ — только осложнение, когда процесс выходит из-под контроля. Но эта патология влечёт за собой другие: сгущается кровь, хуже работает выделительная система. Итогом становится накопление жидкости в животе, груди. При тяжёлой форме нередко происходят кровоизлияния в область яичника, заворот придатка, тромбоэмболические осложнения.
Эффективность искусственного оплодотворения в большинстве клиник составляет от 15% до 70%, но всё же на данный момент это наиболее действенный метод лечения бесплодия. При этом организму зачастую наносится вред, а забеременеть и выносить получается далеко не всегда и не у всех. На следующую попытку может не хватить здоровья или денег, так как это дорогостоящая процедура.
При этом ЭКО довольно тяжёлая процедура в эмоциональном плане, так как все этапы ожидания могут быть очень тяжёлыми, приготовьтесь к сильнейшей психологической атаке негативных мыслей, и всячески настраивайтесь на позитивный исход, но будьте готовы и к неудаче. Это не значит, что ваша жизнь станет какой-то не такой, это лишь значит, что вам придётся научиться жить с результатами, какими бы они ни были.
Так же может потребоваться поддержка родных или семейная терапия с психологом. И помогает составление более чёткого плана пошаговых действий, осознание всего процесса, и непременное обсуждение их с вашим спутником или спутницей.
Естественно, что риски есть всегда, и не только при ЭКО, но и при совершенно естественном зачатии и беременности.
Искусственное оплодотворение не гарантирует на 100% успешный результат, здесь многое зависит от состояния здоровья родителей, от их возраста и от множества других факторов. Мало кто понимает, насколько это длительный и тяжёлый процесс, и какому стрессу подвергается семья, в результате такого стресса пары также могут распадаться.
Никто не может гарантировать вам идеальный результат. Но это надежда для многих семей!
.jpg)
Будьте здоровы!
В статье использована информация из открытых источников и научных публикаций. Информация, предоставляемая на сайте, носит исключительно ознакомительный характер, не занимайтесь самолечением и самодиагностикой.
Хотите дополнить информацию в статье или возразить? Мы приветствуем комментарии, предложения или возражения.
ЭКО. Искусственное оплодотворение - ZDRAVBUD.NET ZDRAVBUD.NET

Оставьте первый комментарий для данной статьи.